口服虫螨腈中毒后“冰僵”样死亡一例
时间:2021-07-12 10:33 来源:中华急诊医学杂志,2021,3 作者:李祥虎,姚群梅,起 点击:次
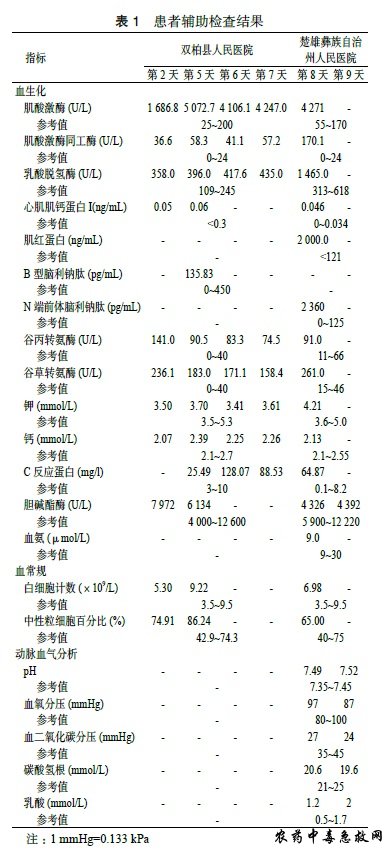
虫螨腈(chlorfenapyr),化学名为4-溴基-2-( 对氯苯基)-1-乙氧甲基-5-( 三氟甲基) 吡咯-3-腈,其他名称有溴虫腈、除尽、专攻等,是一种新型吡咯类广谱杀虫杀螨剂[1-2],其中毒尚无专用解毒药。云南省楚雄彝族自治州人民医院和双柏县人民医院诊治一例口服虫螨腈中毒的患者,最终表现为“冰僵”样死亡,现报道如下。 1 资料与方法 患者66岁,男性,农民,2020年6月15日下午饮酒(量不详)后误服“虫螨腈”30~50mL,后昏睡不醒,次日醒酒后出现恶心、呕吐非咖啡渣样胃内容物1次,腹泻3次,为稀水样便,总量少,伴心悸、气促、出汗,无胸闷、胸痛、腹痛,无发热、肌肉酸痛、肌颤、抽搐,家属急送双柏县人民医院急诊科就诊。既往体健,无高血压、糖尿病、心脏病、肺部疾病、外伤等病史。查体:体温 36.5℃,心率86次/min,呼吸20次/min,血压102/67mmHg(1mmHg=0.133kPa),血氧饱和度95%(未吸氧);GCS评分15分;全身皮肤出汗,双侧瞳孔等大等圆,直径2.5mm,光反射灵敏;口唇无发绀;颈软无抵抗,两肺呼吸音清晰,未闻及干湿性啰音;心律齐,未闻及杂音;腹平软,无肌紧张,无压痛及反跳痛,肝脾未触及,肠鸣音正常;双下肢无浮肿,四肢肌力、肌张力正常,病理征未引出。入院后予急诊留观处理,予“奥美拉唑、果糖二磷酸钠、环磷腺苷葡胺、维生素C、维生素B6、氯化钾”静滴及补液对症治疗。心电图示窦性心律,ST-T正常。相关辅助检查见表1。患者治疗第2天,腹泻缓解,无呕吐发生,正常进食,小便正常。治疗3d 后(6月19日)患者心悸、气促加重,伴大量出汗,收住ICU治疗。查体:体温36.7℃,心率117次/min,呼吸21次/min,血压107/66mmHg,血氧饱和度95%(鼻导管吸氧3L/min);GCS评分15分;全身皮肤出汗较多,余无特殊改变。心电图示窦性心律,偶发房性期前收缩,T波低平,见图1A。肺CT示双肺多发纤维增殖灶,慢性支气管炎,肺气肿,双肺多发肺大疱,见图2A~B。入住ICU后的相关辅助检查见表1。继续予上述治疗,并予“地塞米松磷酸钠注射液10mg/d”静脉注射。经治疗,患者心悸、气促无明显缓解,仍有大量出汗,6月22日转至本院急诊科进一步诊治。查体:体温37.2 ℃,脉搏94次/min,呼吸27次/min,血压103/58mmHg,血氧饱和度94%(鼻导管吸氧3L/min);GCS评分15分;全身大汗淋漓,全身皮肤黏膜完好,无破溃,双侧瞳孔等大等圆,直径2.5mm,光反射灵敏;口唇无发绀;呼吸急促,心肺腹查体无异常;四肢肌肉无挤压痛,四肢肌力、肌张力正常,病理征未引出。心电图示窦性心律,T波低平,见图1B。测随机血糖为5.9mmol/L。肺CT与前相仿,见图2C~D。相关辅助检查见表1。本病例资料报道已获得患者家属的知情同意。
转入本院后予鼻导管吸氧(3L/min),予“西咪替丁、还原型谷胱甘肽、维生素C、维生素B1、维生素B6”静滴及对症治疗,未行血液净化治疗。经治疗患者症状无改善,10h后出现烦躁不安,胡言乱语,无肌颤、抽搐,心率增快至125次/min, 呼吸25次/min, 血压121/74mmHg,血氧饱和度96%,GCS评分12分(E3V4M5),能与家属简单交流,未描述特殊不适,听诊两肺未闻及干湿性啰音,查动脉血气分析见表1(中毒第9 天),改普通面罩吸氧3L/min,予地西泮镇静处理,维持RASS评分在-1~-2分。1.5h后,患者出现高热,体温42.1℃,心率144次/min,呼吸29次/min,指脉氧96%,未见肌颤,予冰毯物理降温,并予冰盐水1000mL灌肠处理,灌肠时患者出现心率、呼吸减慢,随之停止,心电监护示心搏停止,立即予心肺复苏,简易呼吸器加压给氧,肾上腺素1mg静脉注射。患者牙关紧闭,全身强直僵硬,呈“冰僵”样改变。查体:深昏迷状,血压、呼吸测不出,大动脉搏动未扪及,双瞳孔等大等圆,直径约4.5mm,光反射消失。心电监护提示心搏停止。予肾上腺素间断给药及持续心肺复苏等积极抢救。患者颈面部肌肉僵硬,牙关紧闭,予维库溴铵4mg静脉注射后仍难以行气管插管等开放气道处理,告知患者家属病危,拟进一步行环甲膜穿刺或气管切开处理,但患者家属拒绝。患者全身强直僵硬,胸廓发硬,胸外按压时胸廓仅能下压1cm左右,在维持上述抢救治疗约30min,患者仍未恢复自主呼吸及心律,大动脉搏动不能扪及,双瞳散大固定,光反射消失,心搏停止,宣布患者死亡。 2 讨论 虫螨腈是一种芳基取代的吡咯类化合物,该药作用于昆虫细胞的线粒体,在昆虫体内多功能氧化酶的作用下,抑制线粒体中二磷酸腺苷(ADP)向三磷酸腺苷(ATP)转化,从而影响细胞的能量代谢,使细胞合成因缺少能量而停止生命功能。人体内ADP向ATP转化受阻,则体内ATP缺乏,对机体的一些高能量需求系统比如骨骼肌系统、视网膜、神经系统等产生严重的损伤,出现相应的临床症状[3-10]。 李田等[9]的病例报道显示虫螨腈中毒引起急性心肌损伤,其导致心肌损伤的机制目前无准确的解释,可能是因为虫螨腈通过抑制线粒体氧化磷酸化过程,从而影响ATP产生,从而使心脏供能不足,引起心肌缺氧改变,心电图广泛的ST段压低。该患者入住本院时间仅有12h,遗憾的是未完成心脏彩超检查,无法了解该患者心脏结构及心肌损伤情况。此外,细胞能量的缺乏尚可导致大汗、呼吸急促。国外的病例报告显示,人类虫螨腈中毒的特征表现包括高热、横纹肌溶解及逐渐恶化直至死亡的神经症状,并且中毒后普遍致死,大多数患者在潜伏期7~20d 后死亡[3-8],即使是口服很小剂量的商品化的虫螨腈也会致命[3]。本病例中患者出现呼吸急促、大汗、意识改变、肌酶升高均考虑与上述机制相关。黄钰等[8]的病例报道显示虫螨腈中毒出现迟发性毒性反应致死,但具体机制尚不明确,可能是由于虫螨腈的脂溶性使其容易被脏器吸收,当血液中的毒物被血液灌流清除后,被脏器吸收后的毒物再次缓慢释放入血,引发其毒性反应。对治疗后病情缓解的患者切不可掉以轻心,仍需住院密切观察病情变化,直至超过潜伏期。虫螨腈中毒还需警惕出现肝损伤,动物实验提示虫螨腈对肝脏具有一定的损伤作用[11-12]。 该患者死亡时呈“冰僵”样表现,国内外文献均无相关报道。“冰僵”(亦称“尸僵”[13])系持续性拮抗肌收缩所致,肌肉触之如石,是硝氯酚中毒的特异表现[14]。遗憾的是,本院中毒实验室的高效液相色谱仪无虫螨腈和硝氯酚的相应标准品,无毒物检测依据支持,但患者家属均表示家中无硝氯酚,所以该患者“冰僵”样死亡多考虑虫螨腈中毒引起,对于虫螨腈中毒是否会出现“冰僵”样死亡还需要进一步证实。此类患者一旦出现“冰僵”,即刻死亡,体外膜氧合技术(ECMO)能否延长此类患者生存时间还需进一步研究去证实,但发生“冰僵”时肌肉触之如石,给穿刺置管带来困难,能否顺利实施ECMO 还有待考究。 虫螨腈被世界卫生组织归类为中度危险杀虫剂[8],国内则归类为中低毒类农药,大鼠经口LD50为626mg/kg,兔经皮LD50>2000mg/kg。虫螨腈为亲脂类毒物, 水溶解度低(0.14mg/L),分子式C15H11BrC1F3N2O,相对分子质量为407.6[2],理论上通过血液灌流可清除。黄钰等[8]的病例报告显示,血液灌流后患者症状短时间内显著改善,及时的血液灌流为清除毒物迅速而有效的方法。本病例由于首诊医院未开展血液灌流技术,未能及时早期行血液灌流,患者病情持续进展,症状进行性加重,肌酶在中毒后5d内已达到高峰,但由于未连续监测肌酶,具体达峰时间不详。 本例患者虽然未能救治成功,但对于明确为虫螨腈中毒的患者,有以下几点建议:⑴对于能进行毒物检测的实验室,应常规进行胃内容物、血液、尿液、粪便的毒物分析,以便做到精准治疗。⑵除了按口服中毒的常规处理,如洗胃(6h内)、吸附(活性炭口服,成人50g,儿童1g/kg)、导泻(甘露醇、硫酸镁等)等[15],需尽早进行血液灌流治疗,并持续多次进行。⑶对治疗后病情缓解的患者,仍需住院密切观察病情变化,直至超过潜伏期7~20 d。 利益冲突 所有作者均声明不存在利益冲突 参考文献(略) 文章来自:李祥虎,姚群梅,起连珍.口服虫螨腈中毒后“冰僵”样死亡一例[J].中华急诊医学杂志,2021,30(7):894-897. DOI号:10.3760/cma.j.issn.1671-0282.2021.07.023
|
- 上一篇:龙葵素中毒误诊误治分析
- 下一篇:钡及其化合物中毒