|
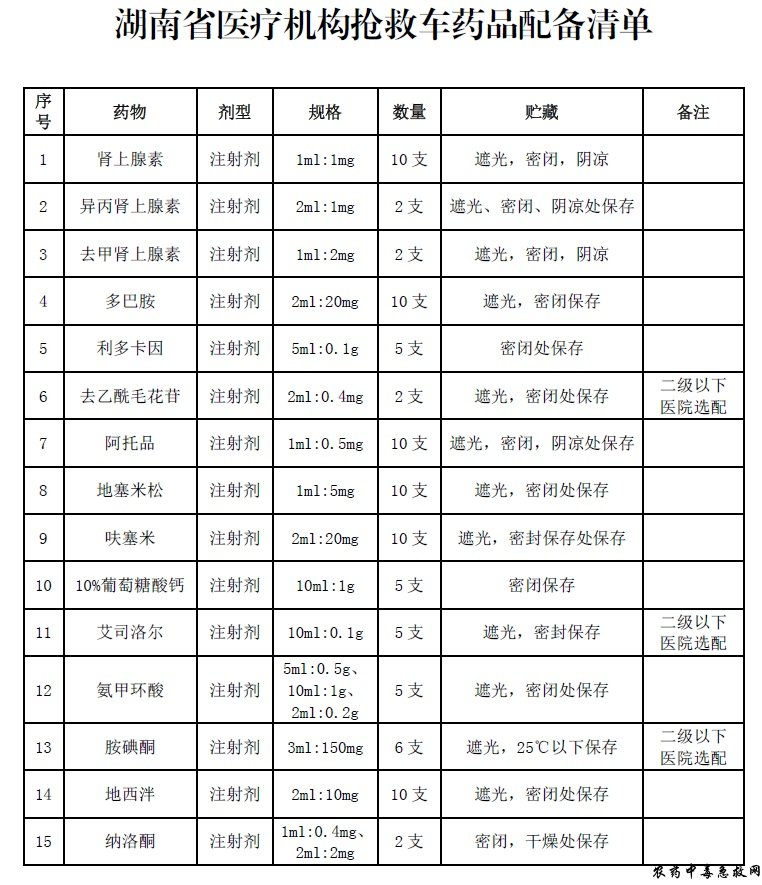
抢救车是医疗机构为救治危急重症患者,预先存放部分急救药品和急救物品的可移动装置,是医疗工作场所最基本的抢救设备之一。科学配备抢救车内的药品对于确保抢救质量、提升抢救效率具有重要的意义。目前,医疗机构抢救车内急救药品的配备目录尚不统一。医疗机构大多根据医院性质、专科特点、医生的用药习惯和经验自行配备。为保障医疗质量的同质化,有效规范急救药品管理, 实现抢救车内急救药品的精准配备,更好地满足临床需求,特制定本规范。 本规范适用于各级各类医疗机构,为各级各类医疗机构、医疗工作场所不同区域抢救车的药品配置及管理提供重要参考。同时, 抢救车药品配置及管理将作为医院评审、评价、医疗质量与安全管理、药品使用与管理等督查考核指标的重要评价标准。 一、药品遴选原则 抢救车内配备的急救药品主要用于急危重症患者紧急抢救时床旁使用。抢救车内配备的急救药品遴选应遵循以下原则: 1.根据临床诊疗指南推荐在紧急情况下优先使用的药品,兼顾符合医生用药习惯的传统抢救药品。 2.易于保存、方便取用、保质期较长的注射剂,但不包括内服、外用、麻醉、一类精神类药品,也不包括剧毒药品、大输液以及需要在冰箱保存的注射剂等。 3.优先在国家基本药物目录中遴选。 4.价格合理,兼顾紧急抢救生命的需要。 同时, 需满足医疗机构不同医疗工作场所抢救车药品配置的最低需求,即每种药品配备数量需满足2人抢救时的常用量(不少于最小包装数量)。 二、推荐药品 各级各类医疗机构抢救车应根据《湖南省医疗机构抢救车药品配备清单》(附件 1)配备15种急救药品。根据各级各类医疗机构 的不同需求,二级以下医疗机构可配备12种急救药品(各级各类医疗机构还可根据实际需求,在抢救车内选配硝酸甘油、25%硫酸镁、地尔硫䓬、50%葡萄糖、急救中成药等,在救护车内还可增配溶栓、解痉平喘等急救药品)。 三、抢救车管理 1.抢救车须保持性能良好,方便移动,停放于指定区域(位置), 注意防潮,防晒。抢救车内药品须标记清楚,按照药品摆放平面图进行摆放、取用和归位。药品摆放平面图须粘贴于抢救车表面醒目位置。 2.抢救车内药品必须规范管理,做到专人保管、定位放置、定量储存,严禁任意挪动或外借。同时,药品的种类和数量需确保满足临床急救需要。 3.抢救车药品储存按效期排列。如有不同批次药品,其补充和使用须遵循“左进右出、近效期先用”的原则。近效期药品要及时联系药房报损或者更换并登记。 4.抢救车应配备管理登记本,并如实记录药品种类、数量、有效期、标签及质量等情况。抢救结束后,及时补充抢救车药品,确保抢救车时刻处于备用状态。药品清点完毕后,应使用一次性锁扣或封条封锁抢救车,并在管理登记本上注明清点时间及清点人员姓名。抢救车原则上应每月清点一次。其中,使用频率较高的抢救车, 应每日进行清点,可不使用一次性锁扣或者封条。 5.医务人员须熟练掌握抢救车内药品的使用方法(药品临床应用详见附件 2)。 各级各类医疗机构应定期检查抢救车管理情况, 确保规范管理,进一步节约抢救时间,提高抢救成功率。 附件:1.湖南省医疗机构抢救车药品配备清单 2.抢救车药品临床应用
附件2 抢救车药品临床应用 急救药物的临床应用应结合患者基本情况,根据诊疗规范、指南、共识和药品说明书使用。 1.盐酸肾上腺素Epinephrine 【急救适应症】 (1)过敏性休克; (2)心脏骤停; (3)成人有脉搏心动过缓。 注:心源性哮喘禁用 【用法用量】 (1)过敏性休克:大腿中外侧肌肉注射0.5~1mg,也可用0.1~0.5mg 缓慢静脉注射(以0.9%氯化钠注射液稀释到10ml)。如疗效不好,可改用4~8mg 静脉滴注(溶于5%葡萄糖注射液500~1000ml)。 (2)心脏骤停:静脉注射或骨内注射1mg,每3~5 分钟重复给药,配合心脏按压、人工呼吸和电除颤使用。采用外周静脉注射时,每次注射完后还要静推20ml 生理盐水,以保证肾上腺素能到达心脏发挥作用。 (3)成人有脉搏心动过缓如阿托品无效,且经皮起搏不可行,可予肾上腺素2~10μg/min 输注。 2.异丙肾上腺素Isoprenaline 【急救适应症】 (1)心源性或感染性休克; (2)Ⅲ度房室传导阻滞且不存在明显心肌缺血; 【用法用量】 (1)心源性或感染性休克:补充血容量基础上,以0.5~1mg 加入5%葡萄糖溶液200ml 中静脉滴注,滴速0.5~2μg/min。 (2)Ⅲ度房室传导阻滞:心率低于40 次/分时,以本品0.5~1mg 加在5%葡萄糖注射液200~300ml 内缓慢静滴。 3.去甲肾上腺素Norepinephrine 【急救适应症】 (1)各种休克(除出血性休克外),升高血压保证重要器官的血液灌注; (2)上消化道出血止血治疗。 【用法用量】 (1)休克:成人常用量:应以低剂量开始0.1μg/kg/min,调整滴速以达到血压升到理想水平MAP65-70mmHg;但需注意保持或补足血容量。如果去甲肾上腺素达到极量(超过2μg/kg/min)仍不能让MAP 达标则应考虑机械循环支持。小儿常用量:开始按体重以每分钟0.02~0.1μg/kg 速度滴注,按需要调节滴速。 (2)上消化道出血:1~3mg 稀释于冷生理盐水,分次口服。 4.多巴胺Dopamine 【急救适应症】 (1)适用于各种类型休克; (2)用于洋地黄和利尿剂无效的心功能不全。 【用法用量】 多巴胺受体效应为剂量依赖性。 (1)小剂量时(每分钟按体重0.5~2μg/㎏),主要作用于多巴胺受体,使肾及肠系膜血管扩张,肾血流量及肾小球滤过率增加,尿量及钠排泄量增加。 (2)小到中等剂量(每分钟按体重2~10μg/㎏),能直接激动β1受体及间接促使去甲肾上腺素自储藏部位释放,对心肌产生正性应力作用,使心肌收缩力及心搏量增加,最终使心排血量增加、收缩压升高、脉压可能增大,舒张压无变化或有轻度升高,外周总阻力常无改变,冠脉血流及耗氧改善。 (3)大剂量时(每分钟按体重大于10μg/㎏),激动α受体,导致周围血管阻力增加,肾血管收缩,肾血流量及尿量反而减少。由于心排血量及周围血管阻力增加,致使收缩压及舒张压均增高。 (4)成人常用量,静脉注射,开始时按体重1~5μg/㎏/min,10 分钟内以每分钟1~4μg/㎏速度递增,以达到最大疗效。极量为每分钟20μg/kg;危重病例,先按5μg/㎏/min 滴注,然后以5~10μg/㎏/min 递增至20~50μg/㎏/min,以达到满意效应。或本品20㎎加入5%葡萄糖注射液200~300ml中静滴,开始时按75~100μg/min滴入,以后根据血压情况调整滴速和浓度,但最大剂量不超过500μg/min。 5.利多卡因 Lidocaine 【急救适应症】 (1)急性心肌梗死; (2)洋地黄类中毒; (3)心脏外科手术及心导管检查后出现的室性早搏和室性心动过速、心室颤动。 【用法用量】 (1)静脉注射:按1~2mg/kg(一般用50~100mg)作为首次负荷量静脉注射,必要时每5分钟重复1~2次。 (2)静脉滴注:用负荷量后,可以0.1%溶液静脉滴注,每小时不超过100mg。 6.去乙酰毛花苷Deslanoside 【急救适应症】 (1)急性心衰或慢性心衰急性加重; (2)控制心房颤动、心房扑动伴快速心室率患者的心室率。 【用法用量】 (1)成人常用量:用5%葡萄糖注射液稀释后缓慢注射,首剂0.4~0.8mg(1~2支),以后每2~4小时可再给0.2~0.4mg(0.5~1支),24 小时总量1~1.6mg(2.5~4支)。 (2)儿童每日20~40μg/kg,分1~2次给药。 7.阿托品Atropine 【急救适应症】 (1)各种内脏绞痛,如胃肠绞痛、胆绞痛、肾绞痛; (2)迷走神经过度兴奋所致的窦房阻滞、房室阻滞等缓慢型心律失常,也可用于继发于窦房结功能低下而出现的室性异位节律;锑剂中毒引发的阿-斯综合征; (3)感染中毒所致休克; (4)解救有机磷农药中毒。 【用法用量】 (1)皮下、肌内或静脉注射 成人常用量:每次0.3~0.5mg,一日0.5~3mg;极量:一次2mg。儿童皮下注射:每次0.01~0.02mg/kg,每日2~3 次。 (2)成人缓慢型有脉心律失常 成人静脉注射:0.5~1mg,按需可1~2小时一次,最大量为3mg。 (3)解毒 ①用于锑剂引起的阿—斯综合征,每次0.03~0.05mg/kg,必要时15分钟重复1次,直至面色潮红、循环好转、血压回升、延长间隔时间至血压稳定。②用于有机磷中毒时,肌注或静注1~2mg(严重有机磷中毒时可加大5~10倍),每10~20分钟重复,直到青紫消失,继续用药至病情稳定,然后用维持量,有时需用2~3天。 (4)抗休克改善循环 成人每次1~2mg,小儿每次0.03~0.05mg/kg,静脉注射,每15~30分钟。 8.地塞米松Dexamethasone 【急救适应症】 (1)主要用于过敏性疾病; (2)某些严重感染及中毒急救治疗。 【用法用量】 (1)一般剂量,静脉注射每次2~20mg;静脉滴注时,应以5%葡萄糖注射液稀释,可2~6小时重复给药至病情稳定,但大剂量连续给药一般不超过72小时。 (2)用于缓解恶性肿瘤所致的脑水肿,首剂静脉推注10mg,随后每6小时肌内注射4mg,一般12~24小时患者可有所好转,2~4天后逐渐减量,5~7天停药。 (3)对不宜手术的脑肿瘤,首剂可静脉推注50mg,以后每2 小时重复给予8mg,数天后再减至每天2mg,分2~3次静脉给予。 9.呋塞米Furosemide 【急救适应症】 (1)用于严重水肿性疾病,包括充血性心力衰竭、肝硬化、急/慢性肾衰竭,在其它利尿药效果不佳时,应用本药可能有效。本药也可与其它药物合用于治疗急性肺水肿和急性脑水肿等; (2)治疗高血压危象。本药不作为治疗原发性高血压的首选药物,但当噻嗪类药物疗效不佳,或伴有肾功能不全时,本药尤为适用; (3)用于高钾血症、高钙血症和稀释性低钠血症; (4)用于急性药物、毒物中毒,如巴比妥类药物中毒等。 【用法用量】 (1)水肿性疾病:①一般剂量:开始剂量为20~40mg,必要时每2小时追加剂量,直至出现满意疗效。维持用药阶段可分次给药。儿童:起始剂量为1mg/kg,必要时每2小时追加1mg/kg。一日最大剂量可达6mg/kg。 (2)急性左心衰竭:起始剂量为40mg,必要时每1小时追加80mg,直至出现满意疗效。 (3)慢性肾功能不全:一日剂量一般为40~120mg。 (4)急性肾衰竭:以本药200~400mg加入氯化钠注射液100ml中,静脉滴注,滴注速度不超过4mg/min。有效者可按原剂量重复应用或酌情调整剂量,一日总量不超过1g。利尿效果差时不宜再增加剂量,以免出现肾毒性,对急性肾衰竭功能恢复不利。 (5)高血压危象:起始剂量为40~80mg,伴急性左心衰竭或急性肾衰竭时,可酌情增加用量。 (6)高钾血症、高钙血症和稀释性低钠血症:一次20~80mg。 10.10%葡萄糖酸钙Calcium Gluconate 【急救适应症】 (1)急性血钙过低、碱中毒及甲状旁腺功能低下所致的手足搐弱症; (2)过敏性疾病; (3)高镁血症、高钾血症的解救; (4)氟中毒的解救; (5)高血钾或低血钙,或钙通道阻滞引起的心功能异常的解救。 【用法用量】 用10%葡萄糖注射液稀释后缓慢注射,每分钟不超过5ml。成人用于低钙血症,一次1g,需要时可重复;用于高镁血症,一次1~2g;用于氟中毒解救,静脉注射本品1g,1小时后重复,如有搐搐搦可静注本品3g;如有皮肤组织氟化物损伤,每平方厘米受损面积应用10%葡萄糖酸钙50mg。小儿用于低钙血症(慎用),按25mg/㎏缓慢静注。 11.艾司洛尔 Esmolol 【急救适应症】 (1)心房颤动、心房扑动时控制心室率; (2)围手术期高血压; (3)窦性心动过速。 【用法用量】 (1)控制心房颤动、心房扑动时心室率:成人先静脉注射负荷量,0.5mg/kg/min),约1分钟,随后静滴维持量;自0.05mg/kg/min 开始,4分钟后若疗效理想则继续维持,若疗效不佳可重复给予负荷量并将维持量以0.05mg/kg/min的幅度递增。维持量最大可加至0.3mg/kg/min。 (2)围手术期高血压或心动过速:①即刻控制剂量为1mg/kg30秒内静注,继续予0.15mg/kg/min静滴,最大维持量为0.3mg/kg/min;②逐渐控制剂量同室上性心动过速治疗;③治疗高血压用量通常较治疗心律失常用量大。 12. 氨甲环酸Tranexamic Acid 【急救适应症】 (1)全身纤溶亢进所致的出血,以及手术中和手术后的异常出血; (2)局部纤溶亢进所致的异常出血,如肺出血、鼻出血、生殖器出血、肾出血、前列腺手术中和术后的异常出血。 【用法用量】 一般成人每日为0.75~2g分2~4次静脉点滴,根据年龄和症状可适当增减剂量。 13.胺碘酮Amiodarone 【急救适应症】 (1)房性心律失常伴快速室性心律; (2)W~P~W 综合征的心动过速; (3)严重的室性心律失常; (4)体外电除颤无效的室颤相关心脏停搏的心肺复苏。 【用法用量】 本品个体差异较大,需要给予负荷剂量来抑制危及生命的心律失常,随后进行个体化剂量调整。通常初始剂量为24h内给予1000mg胺碘酮。 第一个24h,负荷滴注,头10分钟给药150mg(15mg/min)滴注10分钟。随后6h给药360mg(1mg/min)。维持滴注,剩余18h 给药540mg(0.5mg/min)。 第一个24h后,维持滴注速度0.5mg/min(720mg/24h),浓度在1~6mg/ml(胺碘酮注射液浓度超过2mg/ml,需通过中央静脉导管给药),需持续滴注。 当发生室颤或血流动力学不稳定的室速,首剂胺碘酮注射液300mg,溶于20~30ml生理盐水或葡萄糖液内快速推注,3~5分钟后再推注150mg,维持剂量为1mg/min 持续静滴6小时。对于成人有脉搏的室性心动过速,推荐在10 分钟内注射150mg胺碘酮,如果再次发生室速,必要时可重复一次,然后在6小时内以1mg/min 速度维持输注。 第一个24h的剂量可以根据患者个体化给药。然而,每日平均剂量在2100mg 以上,与增加低血压的危险性相关。初始滴注速度不宜超过30mg/min。 14.地西泮Diazepam 【急救适应症】 (1)抗癫痫,静脉注射为治疗癫痫持续状态的首选药; (2)抗惊厥,对破伤风轻度阵发性惊厥也有效。 【用法用量】 (1)癫痫持续状态和严重频发性癫痫,开始静注10mg,每隔10~15分钟可按需增加甚至达最大限用量。破伤风可能需要较大剂量。静注宜缓慢,每分钟2~5mg。 (2)小儿常用量:抗癫痫、癫痫持续状态和严重频发性癫痫,出生30天~5岁,静注为宜,每2~5分钟0.2~0.5mg,最大限用量为5mg。5岁以上每2~5分钟1mg,最大限用量10mg。如需要,2~4小时后可重复治疗。重症破伤风解痉时,出生30天到5岁1~2mg,必要时3~4小时后可重复注射,5岁以上注射5~10mg。小儿静注宜缓慢,3分钟内按体重不超过0.25mg/kg,间隔15~30分钟可重复。新生儿慎用。 15.纳洛酮Naloxon 【急救适应症】 (1)阿片类药物复合麻醉药术后,拮抗该类药物所致的呼吸抑制,促使患者苏醒; (2)阿片类药物过量,完全或部分逆转阿片类药物引起的呼吸抑制; (3)解救镇静催眠类药物和急性乙醇中毒; (4)急性阿片类药物过量的诊断。 【用法用量】 成人:静脉注射0.4~0.8mg(小儿用量与成人同)。治疗阿片类、镇静催眠类药物与酒精中毒,首剂0.4~0.8mg,无效时可重复一次。 16.硝酸甘油Nitroglycerin 【急救适应症】 (1)冠心病急性心绞痛的治疗; (2)控制性降压或治疗充血性心力衰竭。 【用法用量】 用5%葡萄糖注射液或氯化钠注射液稀释后静脉滴注,开始剂量为5μg/min,最好用输液泵恒速输入。用于降低血压或治疗心力衰竭,可每3~5分钟增加5μg/min,如在20μg/min 时无效可以10μg/min 递增,以后可20μg/min。患者对本药的个体差异很大,应根据个体的血压、心率和其他血流动力学参数来调整用量。 17. 25%硫酸镁Magnesium Sulfate 【急救适应症】 (1)中重度妊娠高血压综合征、先兆子痫和子痫; (2)早产。 【用法用量】 (1)治疗中重度妊娠高血压征、先兆子痫和子痫:首次剂量为2.5~4g,用25%葡萄糖注射液20ml 稀释后,5分钟内缓慢静脉注射,以后每小时1~2g静脉滴注维持。24小时总量为30g,根据膝腱反射、呼吸次数和尿量监测。 (2)治疗早产与治疗妊娠高血压:用药剂量和方法相似,首次负荷量为4g;用25%葡萄溏注射液20ml稀释后5分钟内缓慢静脉注射,以后用25%硫酸镁注射液60ml,加于5%葡萄溏注射液1000ml中静脉滴注,速度为每小时2g,直到宫缩停止后2小时,以后口服β肾上腺受体激动药维持。 18.葡萄糖(50%) Glucose 【急救适应症】 (1)低血糖; (2)补充能量和体液:用于各种原因引起的进食不足或大量体液丢失(如呕吐、腹泻等),全静脉内营养,饥饿性酮症。 【用法用量】 补充热能:患者因某些原因进食减少或不能进食时,一般可予25%葡萄糖注射液静脉注射,并同时补充体液。葡萄糖用量根据所需热能计算。 19.地尔硫䓬Diltiazem 【急救适应症】 (1)室上性心动过速; (2)手术时异常高血压的急救处置; (3)高血压急症; (4)不稳定性心绞痛。 【用法用量】 将注射用盐酸地尔硫䓬用5ml 以上的生理盐水或葡萄糖注射液溶解。 (1) 室上性心动过速:单次静注,通常成人剂量为盐酸地尔硫䓬10mg约3分钟缓慢静注,据年龄和症状适当增减。 (2) 手术时异常高血压的急救处置:单次静注,通常成人1次约1分钟内缓慢静注盐酸地尔硫䓬10mg,并可根据患者年龄和症状适当增减。静脉点滴,通常成人以5~15μg/kg/min速度静脉点滴盐酸地尔硫䓬。当血压降至目标值以后,根据血压调整滴速。 (3) 高血压急症通常成人以5~15μg/kg/min速度静脉点滴盐酸地尔硫䓬,当血压降至目标值以后,边监测血压边调节点滴速度。 (4) 不稳定性心绞痛通常成人以1~5μg/kg/min速度静脉点滴盐酸地尔硫䓬,应先从小剂量开始,然后可根据病情适当增减,最大用量为5μg/kg/min。
|